最近、投稿が少ないとのことで、たまにはメインテナンスもかねて投稿です。
この一年で新型コロナのことで大変な一年でした。しかしながら、これを機会に感染対策を充実させることにより、患者さんの、スタッフの、術者の健康をさらに安全に守ることができるようになったのではないかと思います。
さて、今回のねたは右の写真です。これ一枚に3Dプリンター、個人トレー、サージカルガイド等のいろんな要素が詰め込まれてますが。個々の説明はまた後日。

広島県福山市の歯科医院
外傷により歯が折れたり、脱落した場合はとにかく早く歯医者に行ってくださいというお話。
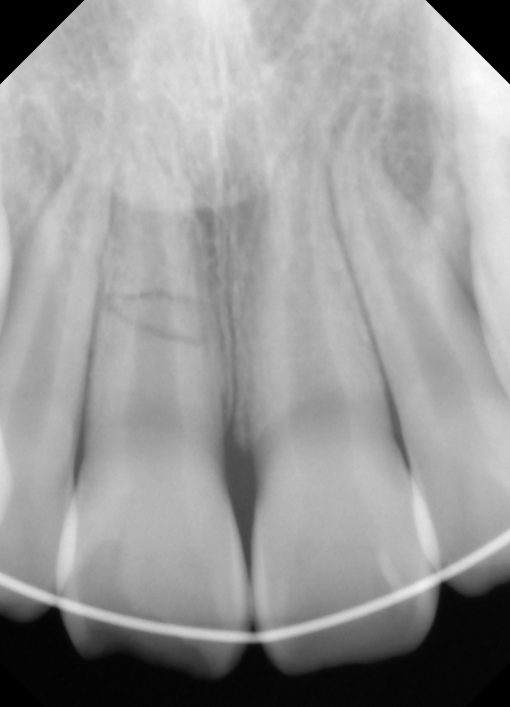
右上1番が完全破折している。H14/11
自転車でこけて、右上一番が完全破折している。CTで見てもデンタルX線でみても、かなり絶望的な感じ。外傷歯の分類とかガイドラインを確認すると固定と経過観察が基本らしいが、ここまで完全破折していると、厳しい気もするが。
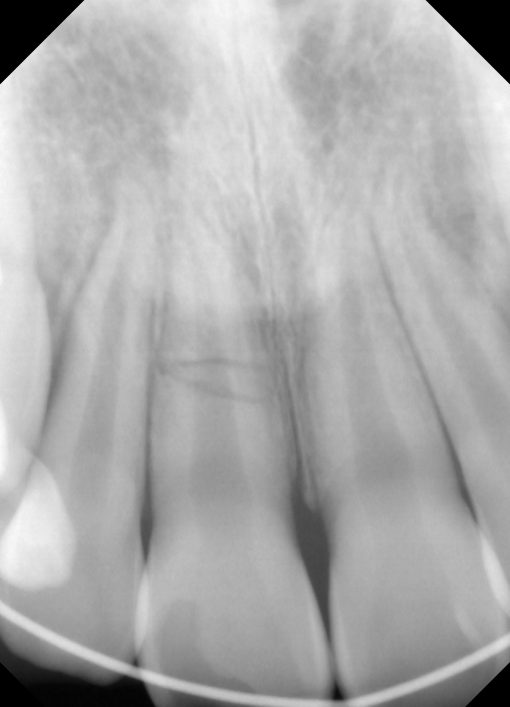
固定直後、右上2から左上2までをしっかりと固定し、歯には余分な矯正力をかけないようにした
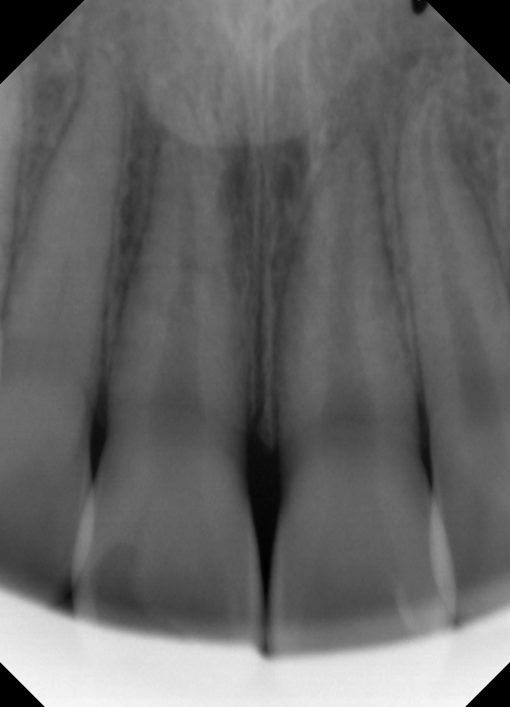
H15/1 受傷より2か月後 特に痛みもなく、やや破折部が薄くなった気もする??
H17/8 4年後破折部は明らかに不透明感がましてきている。根尖にも透過像等認めず経過良好と思われる
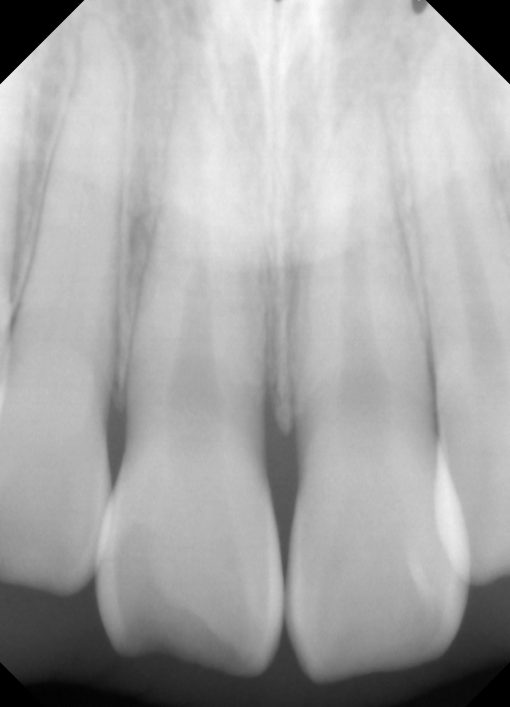
H19/3 破折部もほぼ目立たなくなり、とてもよい。いわれなかったら、破折した歯とはとても思えない。自然の治癒力とは何てすばらしいのでしょうか。
とにかく、早く受診してもらって、速攻での固定が良かった。もう考える余裕すらなかったが、固定して本当に良かった。
意外と最後方臼歯の修復は予後をよくしようと思うと意外に大変。大体は後年になって遠心隣接面の2次カリエスや歯周病を誘発していることが多い。
より良い予後を得るために、インレー形成の前処置としての歯石の確実な除去、歯肉のマネージメントが必要なことが多いです。この動画では前半で遠心部分の除石を行ってます。0:54~ぐらいから遠心部から歯石が出てきているのがわかります。これを残したまま修復をおこなっていたらと思うと、、
動画の後半は、歯のくぼみに張り出してきた歯肉の対処です。歯肉圧排でもいいかもしれませんが、麻酔を行っていることと、今後のことを考えてEr-YAGレーザーでの切除を選択しました.
大臼歯の分岐部のスケーリングは非常に困難です。たとえオープンフラップしたとしてもその解剖学的形態から困難です。分岐部をスケーリングの困難さについては色々文献がありますが、その結果を裸眼で判定した場合、マイクロ下で判定した場合では大きなさがでるのではないだろうか?裸眼で歯石がとれたと思っていても。マイクロ下ではそうでもなかったりします。下の動画は上顎の6および7をマイクロ下にてスケーリングしている動画です。周囲の歯石除去はあらかじめ衛生士さんにしてもらってます。裸眼では困難な分岐部のスケーリングをマイクロ下で行っています。
カタカナばかりのタイトルですが、漢字で書くと”歯科用顕微鏡下での超音波スケーリング”となるでしょうか。歯を抜歯する理由として歯槽膿漏があるのですが、具体的に歯槽膿を止めるためには、歯を支えている組織の崩壊をコントロールする。そのためには組織に炎症をもたらしている要素の排除が必要なのですが、その要素の一つに歯にこびりついている歯石があります。これがかなり困難です!衛生士さんのための歯石除去とかSRPの講座の本をみてみると、とにかく見えないので手指感覚でとかかいてあるけど、まあでかいの歯石は取れても細かなものは取れてないと思うんだが、、、特に顕微鏡下で歯を観察すると思う。
今は、歯科用顕微鏡、防滴ミラー、超音波スケーラーの3種がそろってきたので、このような複雑な部位のスケーリングもできるようになりました。
タイトルにも書いてありますが、テフロンテープ テクニックで、レジン充填を行ってみました。このテクニックはポーランドの歯科医師により紹介されたものですが、
いままでのどんな材料よりもうまく、きれいにレジン充填ができます〜〜
Minimal Intervention(MI)という言葉があります。日本語に訳すると”最小の侵襲”という意味です。 今までの歯科治療は虫歯を治すために健全な歯質も削除しないといけませんでした。言い返すなら小さな虫歯を治すためにそれ以上の健全歯質を削除することが常でした。削除が大きく広くなると当然、2次カリエス、脱離および破折等のリスクも増えることになります。そこで、できるだけMIな治療を目指そうとなったのですが、それなりの道具がないとできません。
上の動画は、顕微鏡下で、一番極細のタービンを使用し、う蝕を除去するのは先が0.4mmのレーザーチップを使用し、う蝕以外の歯質の削除を回避しています。
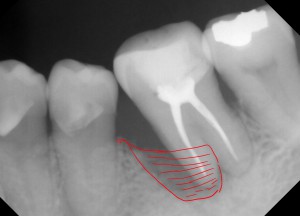
今回の症例は、右下6番です、冷水痛があり、分岐部からの排膿もありました。ポケットも10mm以上あり、近心根の根尖付近まで骨吸収が進んでいました(赤線で囲った部分)。CT画像をみても結構厳しいです。近心根のみの抜根という手段もあるかもしれませんが、根がきちんと2分割できるかかなり疑問な形態なので、今回は無理です。で、今回の治療方針を考えると選択肢としては、以下の4つが考えられます。
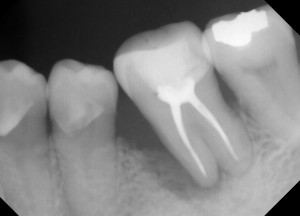
今回は4の歯周組織再生療法を行うこととしました。できれば抜歯をしたくないというのが理由です。術式としてはフラップをオープンして顕微鏡下でのEr:YAGレーザーでの歯石除去と根面処理を行いました。一年後の写真です。もちろん排膿も止まり近心の骨の再生も認められます。歯根膜腔も認められるようになりました。エムドゲインなどの材料が使用できればもっといい結果が得られると思いますが、これでも十分ではないかと思っています。
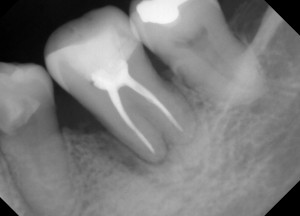
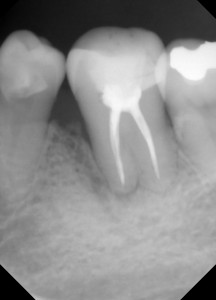
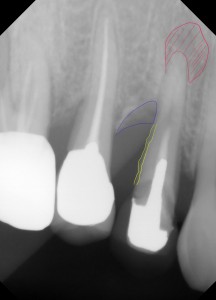
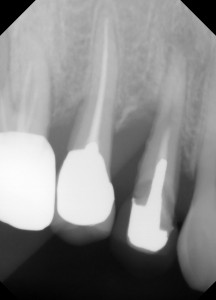
術前の写真です、黄色の線は歯石のついてるところです。赤のところは根尖病巣があります。青い線は骨吸収が認められました。もちろん動揺もあり、頬側のポケットからの排膿もありました。患者さんから、歯肉が腫脹しているとの訴えもありました。この時点で抜歯と判断しても良いかもしれません。
抜歯となれば、
の3つの選択肢があると思います。しかし、インプラントは患者さんが経済的負担ができないということで断念(まあ、あまりオススメもしてません)。入れ歯はもとよりダメと、ブリッジについても5番に自費のクラウンが入っていること、3番が生活歯で綺麗な歯なのであまり削りたくありません。つまり、抜歯してしまうとその後の治療の選択はどれも受け入れがたいものでした。(保険治療に元々そのような考えはそぐわない気もします)
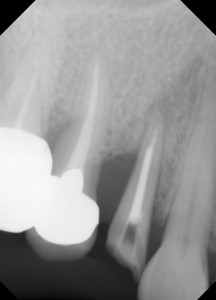
で、なんとか抜歯を行わない方法を考えてみるということで、歯周再生治療を試みるということです。
まずは、カリエスもありますし、根尖に病巣もあるので、根管治療を行いました。遠心部分もスケーリングを行いましたが、ここは歯周組織の再生を狙い、顕微鏡下でのEr:YAGレーザーを用いてスケーリングを行いました。この症例ではフラップレスで行いました。フラップレスとはメスを用いて歯肉を剥離せずに行うことです。術直後のX線(左)では、やはり、きびし〜〜〜という感じです。この後、クラウンを入れて様子を見ました。
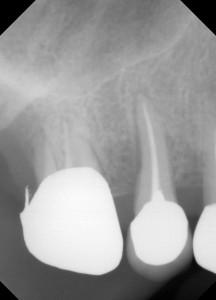
術後1年です、なんとか安定してきました。遠心部分の骨も安定し、やや再生してきたような気がします。けど、7番は抜歯となりました、、、

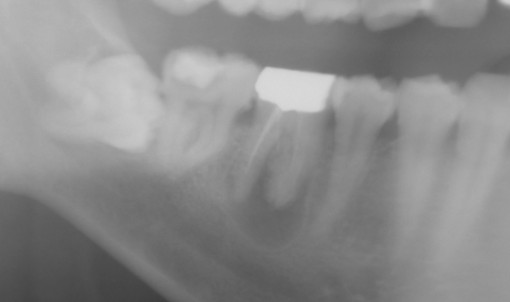
 右下の7番のカリエスで、他院よりの依頼です。また、6番にも大きな病巣が見られます。パノラマX線でここまで明瞭に見られるのは珍しいんではないかと思います。7番については、根管がかなり曲がってますが、最初の段階からきちんとすれば大丈夫そうです。ただし、湿潤麻酔が奏功するか心配でした。そこで、患者さんには予め下顎孔伝達麻酔を行う旨を説明させて頂いて、処置にとりかかりました。けれども、伝達麻酔でも歯の神経の除痛は完全ではなかったため、湿潤麻酔、および髄腔内麻酔を併用しました。(麻酔のフルコースです。)これで、麻酔が十分に奏効したので抜髄を行いました。最初の08ファイルで十分に時間をかけたので、1時間30分ぐらいはかかりました。根管が長く、また根尖での湾曲も強かったので#25番までの拡大として、後日根管充填し
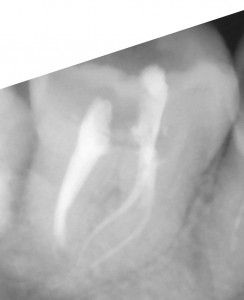
右下の7番のカリエスで、他院よりの依頼です。また、6番にも大きな病巣が見られます。パノラマX線でここまで明瞭に見られるのは珍しいんではないかと思います。7番については、根管がかなり曲がってますが、最初の段階からきちんとすれば大丈夫そうです。ただし、湿潤麻酔が奏功するか心配でした。そこで、患者さんには予め下顎孔伝達麻酔を行う旨を説明させて頂いて、処置にとりかかりました。けれども、伝達麻酔でも歯の神経の除痛は完全ではなかったため、湿潤麻酔、および髄腔内麻酔を併用しました。(麻酔のフルコースです。)これで、麻酔が十分に奏効したので抜髄を行いました。最初の08ファイルで十分に時間をかけたので、1時間30分ぐらいはかかりました。根管が長く、また根尖での湾曲も強かったので#25番までの拡大として、後日根管充填し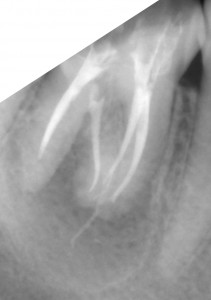 ました。根管充填の際も、湿潤麻酔、ラバーダムを行ってからの処置だったので1時間ぐらいかかったかな?もう少しストレートラインアクセスを大きくしても良かったかもです。遠心根が太く見えますが、これは根が扁平だからです。 下の7番の抜髄は疲れる〜〜ですね。さて、7番が終わったら今度は6番です。根管を開けてみると近親頬側根からの排膿が激しかったのでここが、原因根と考え治療を開始しました。かなり、若い頃に抜髄をしたのか、今度は#40のリーマーもするする入っていきます。拡大もしっかりして、今回は根管洗浄を十分に行っての根管充填です。根管充填の方法はCWCTです。若干シーラーがはみ出てますが、特に問題はありません。この後は、紹介元の先生にしていただくようにお話しました。
ました。根管充填の際も、湿潤麻酔、ラバーダムを行ってからの処置だったので1時間ぐらいかかったかな?もう少しストレートラインアクセスを大きくしても良かったかもです。遠心根が太く見えますが、これは根が扁平だからです。 下の7番の抜髄は疲れる〜〜ですね。さて、7番が終わったら今度は6番です。根管を開けてみると近親頬側根からの排膿が激しかったのでここが、原因根と考え治療を開始しました。かなり、若い頃に抜髄をしたのか、今度は#40のリーマーもするする入っていきます。拡大もしっかりして、今回は根管洗浄を十分に行っての根管充填です。根管充填の方法はCWCTです。若干シーラーがはみ出てますが、特に問題はありません。この後は、紹介元の先生にしていただくようにお話しました。