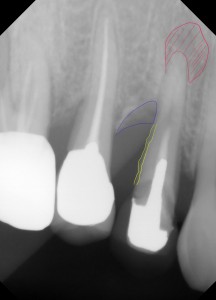
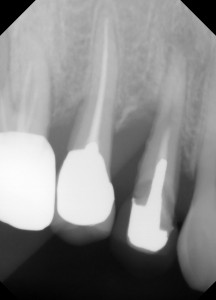
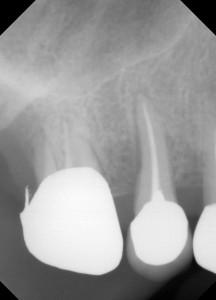
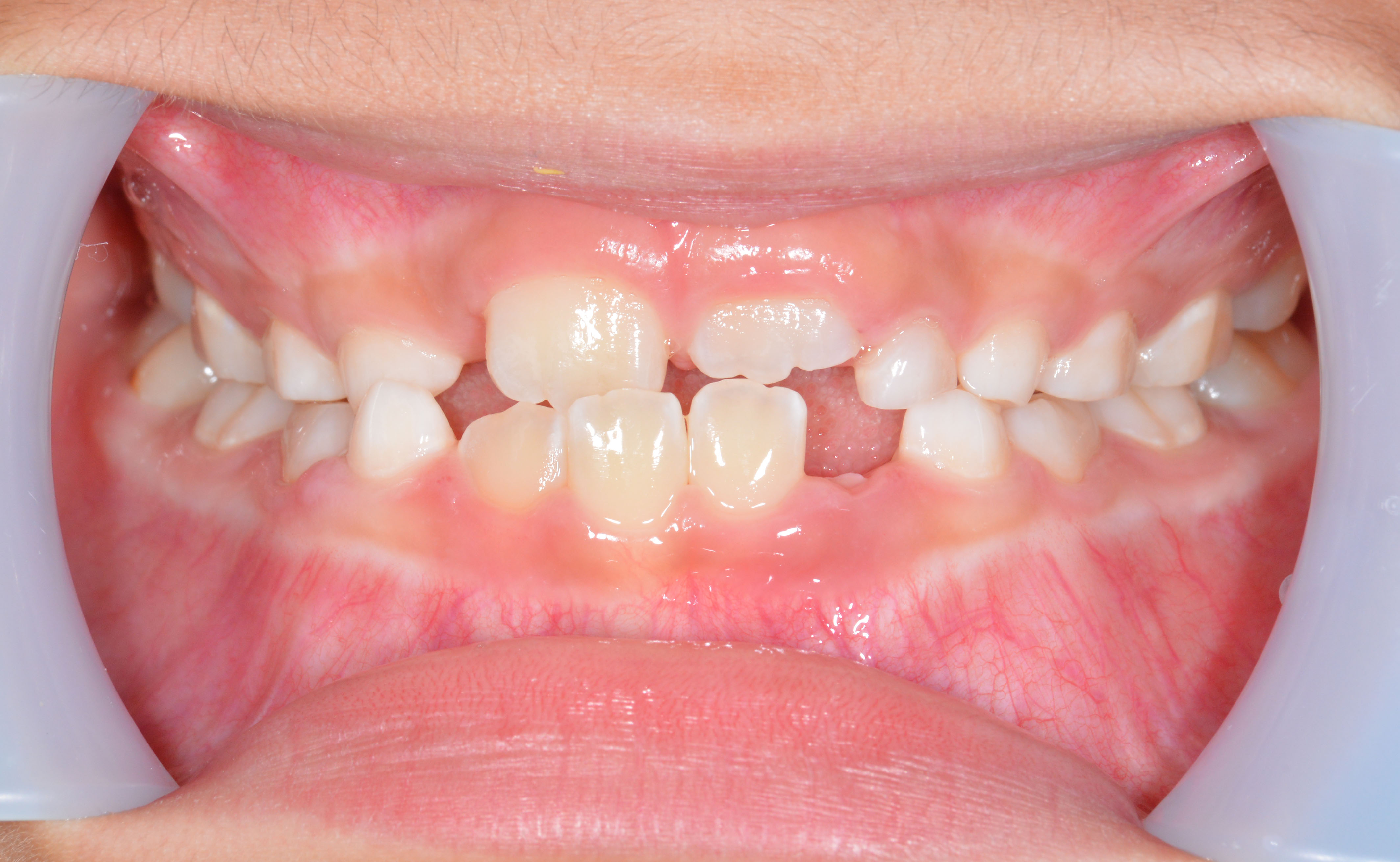
術前の写真です、黄色の線は歯石のついてるところです。赤のところは根尖病巣があります。青い線は骨吸収が認められました。もちろん動揺もあり、頬側のポケットからの排膿もありました。患者さんから、歯肉が腫脹しているとの訴えもありました。この時点で抜歯と判断しても良いかもしれません。
抜歯となれば、
- 両側の歯を削ってブリッジ
- 入れ歯
- インプラント
の3つの選択肢があると思います。しかし、インプラントは患者さんが経済的負担ができないということで断念(まあ、あまりオススメもしてません)。入れ歯はもとよりダメと、ブリッジについても5番に自費のクラウンが入っていること、3番が生活歯で綺麗な歯なのであまり削りたくありません。つまり、抜歯してしまうとその後の治療の選択はどれも受け入れがたいものでした。(保険治療に元々そのような考えはそぐわない気もします)
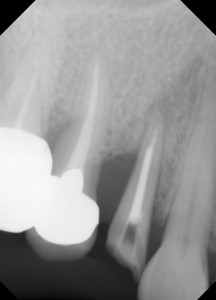
で、なんとか抜歯を行わない方法を考えてみるということで、歯周再生治療を試みるということです。
まずは、カリエスもありますし、根尖に病巣もあるので、根管治療を行いました。遠心部分もスケーリングを行いましたが、ここは歯周組織の再生を狙い、顕微鏡下でのEr:YAGレーザーを用いてスケーリングを行いました。この症例ではフラップレスで行いました。フラップレスとはメスを用いて歯肉を剥離せずに行うことです。術直後のX線(左)では、やはり、きびし〜〜〜という感じです。この後、クラウンを入れて様子を見ました。
術後1年です、なんとか安定してきました。遠心部分の骨も安定し、やや再生してきたような気がします。けど、7番は抜歯となりました、、、


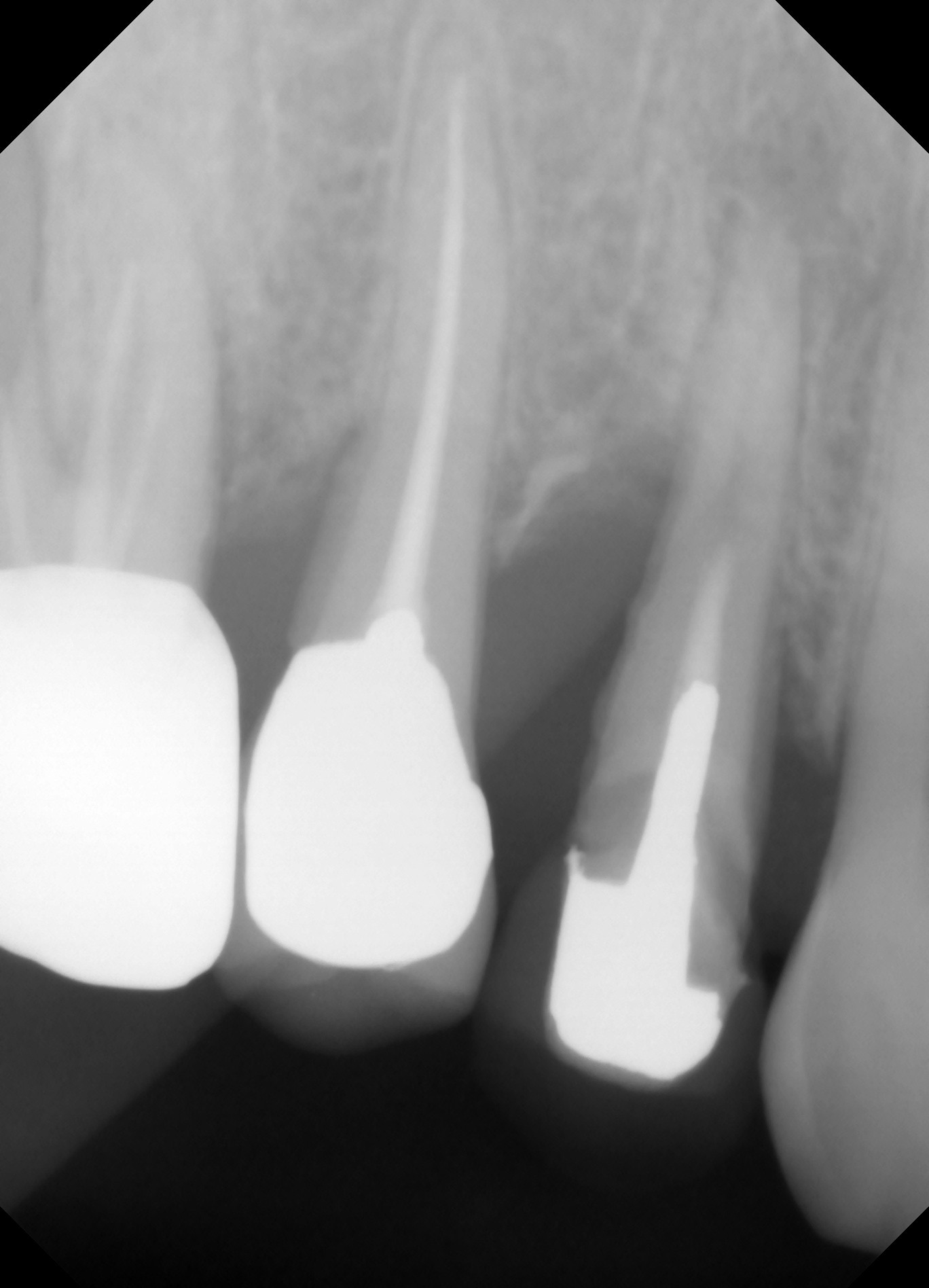



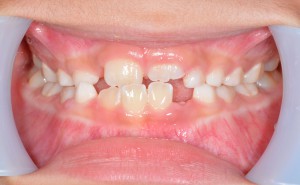
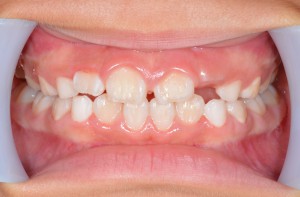
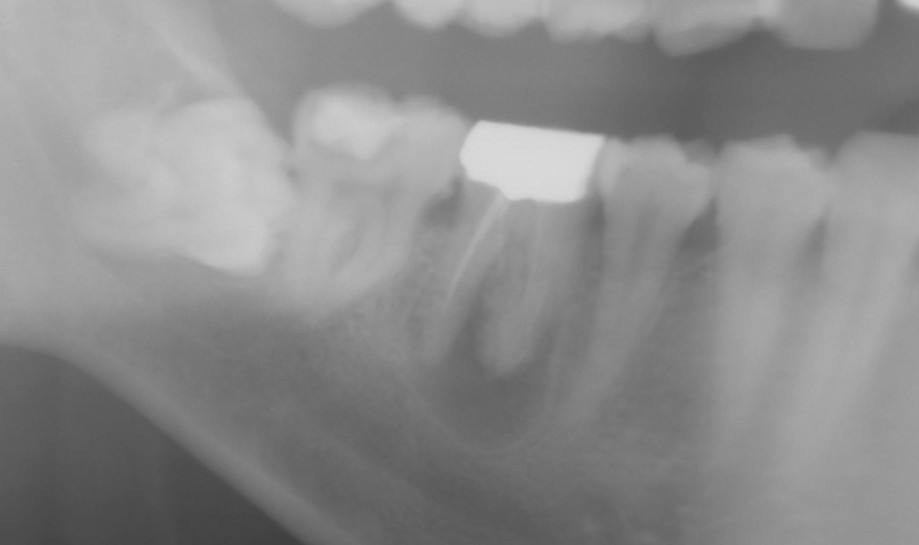
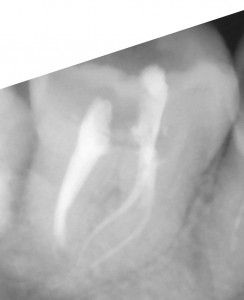 右下の7番のカリエスで、他院よりの依頼です。また、6番にも大きな病巣が見られます。パノラマX線でここまで明瞭に見られるのは珍しいんではないかと思います。7番については、根管がかなり曲がってますが、最初の段階からきちんとすれば大丈夫そうです。ただし、湿潤麻酔が奏功するか心配でした。そこで、患者さんには予め下顎孔伝達麻酔を行う旨を説明させて頂いて、処置にとりかかりました。けれども、伝達麻酔でも歯の神経の除痛は完全ではなかったため、湿潤麻酔、および髄腔内麻酔を併用しました。(麻酔のフルコースです。)これで、麻酔が十分に奏効したので抜髄を行いました。最初の08ファイルで十分に時間をかけたので、1時間30分ぐらいはかかりました。根管が長く、また根尖での湾曲も強かったので#25番までの拡大として、後日根管充填し
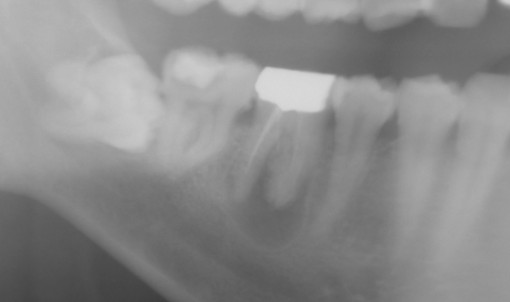
右下の7番のカリエスで、他院よりの依頼です。また、6番にも大きな病巣が見られます。パノラマX線でここまで明瞭に見られるのは珍しいんではないかと思います。7番については、根管がかなり曲がってますが、最初の段階からきちんとすれば大丈夫そうです。ただし、湿潤麻酔が奏功するか心配でした。そこで、患者さんには予め下顎孔伝達麻酔を行う旨を説明させて頂いて、処置にとりかかりました。けれども、伝達麻酔でも歯の神経の除痛は完全ではなかったため、湿潤麻酔、および髄腔内麻酔を併用しました。(麻酔のフルコースです。)これで、麻酔が十分に奏効したので抜髄を行いました。最初の08ファイルで十分に時間をかけたので、1時間30分ぐらいはかかりました。根管が長く、また根尖での湾曲も強かったので#25番までの拡大として、後日根管充填し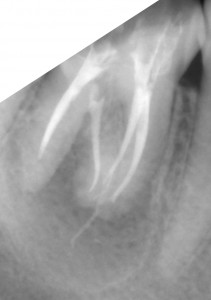 ました。根管充填の際も、湿潤麻酔、ラバーダムを行ってからの処置だったので1時間ぐらいかかったかな?もう少しストレートラインアクセスを大きくしても良かったかもです。遠心根が太く見えますが、これは根が扁平だからです。 下の7番の抜髄は疲れる〜〜ですね。さて、7番が終わったら今度は6番です。根管を開けてみると近親頬側根からの排膿が激しかったのでここが、原因根と考え治療を開始しました。かなり、若い頃に抜髄をしたのか、今度は#40のリーマーもするする入っていきます。拡大もしっかりして、今回は根管洗浄を十分に行っての根管充填です。根管充填の方法はCWCTです。若干シーラーがはみ出てますが、特に問題はありません。この後は、紹介元の先生にしていただくようにお話しました。
ました。根管充填の際も、湿潤麻酔、ラバーダムを行ってからの処置だったので1時間ぐらいかかったかな?もう少しストレートラインアクセスを大きくしても良かったかもです。遠心根が太く見えますが、これは根が扁平だからです。 下の7番の抜髄は疲れる〜〜ですね。さて、7番が終わったら今度は6番です。根管を開けてみると近親頬側根からの排膿が激しかったのでここが、原因根と考え治療を開始しました。かなり、若い頃に抜髄をしたのか、今度は#40のリーマーもするする入っていきます。拡大もしっかりして、今回は根管洗浄を十分に行っての根管充填です。根管充填の方法はCWCTです。若干シーラーがはみ出てますが、特に問題はありません。この後は、紹介元の先生にしていただくようにお話しました。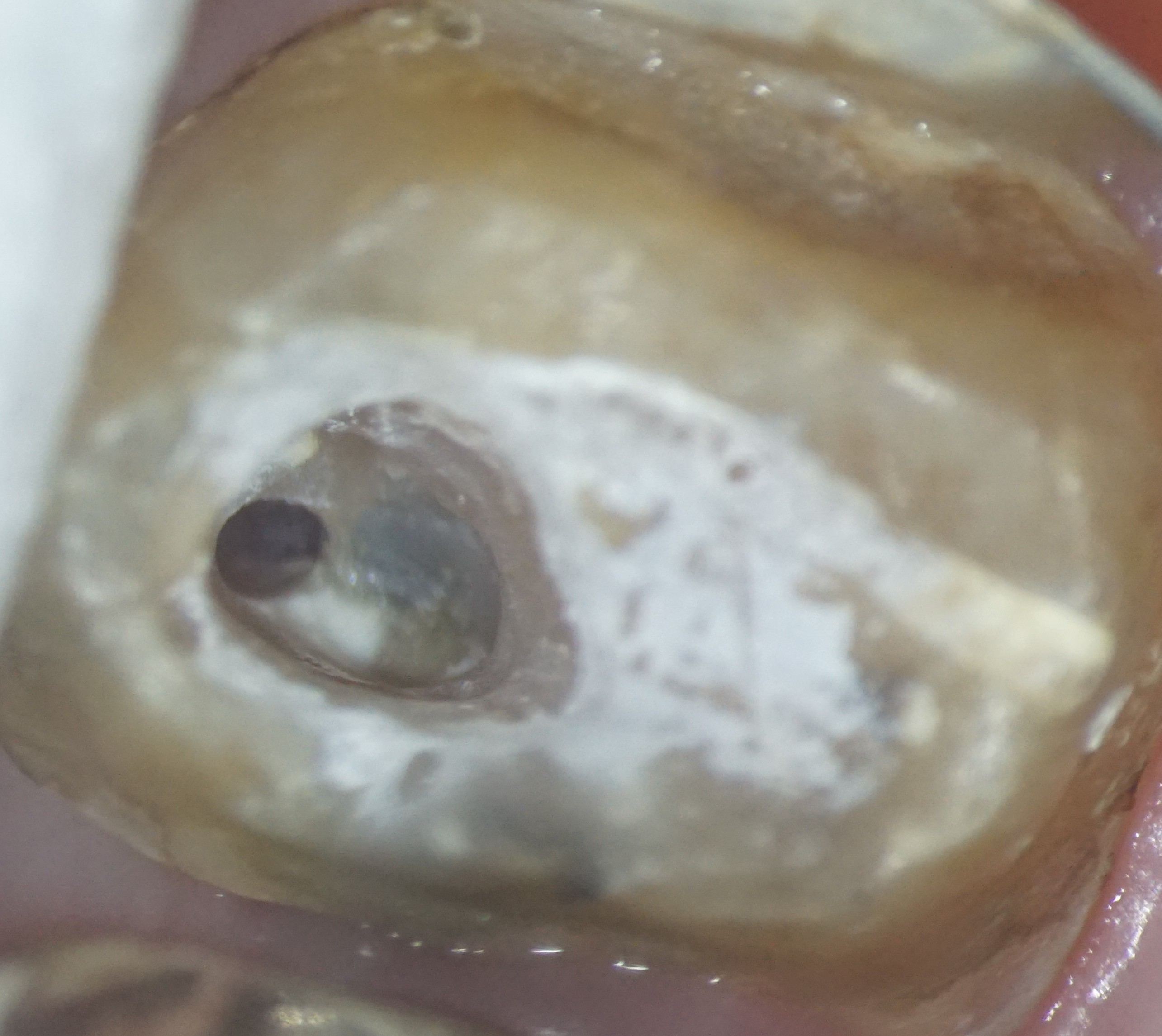
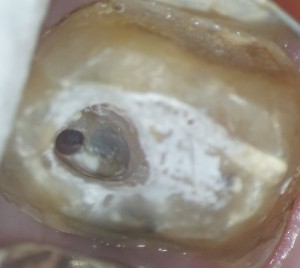 回も、近心頬側第2根管(MB2)のお話、近心頬側第二根管の発現率は、40%~70%といわれているが(数々の報告があり、人種や年齢でも違う。)、最近の自分の感覚ではやはり、60%程度はあるのではないかと感じる。とくに感染根管ではその原因となっていることも多いので、ここを探せるかどうかは、その歯を保存できるか、抜歯になるかの重要な分岐点になると思う。また、歯の症状はなくとも、歯性上顎洞炎の原因になっていることも多い。(歯の症状はないものの、鼻閉感や偏頭痛の原因となる。)
回も、近心頬側第2根管(MB2)のお話、近心頬側第二根管の発現率は、40%~70%といわれているが(数々の報告があり、人種や年齢でも違う。)、最近の自分の感覚ではやはり、60%程度はあるのではないかと感じる。とくに感染根管ではその原因となっていることも多いので、ここを探せるかどうかは、その歯を保存できるか、抜歯になるかの重要な分岐点になると思う。また、歯の症状はなくとも、歯性上顎洞炎の原因になっていることも多い。(歯の症状はないものの、鼻閉感や偏頭痛の原因となる。)
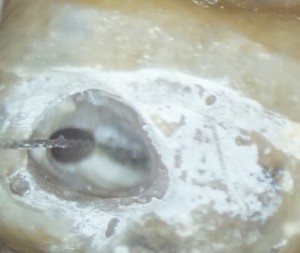 それを判断するために、先の小さなファイル(先端径0.08mm)で探索します。(レーザー処理では切削片が出ませんので、EDTA処理は不要ですが、奥の方向に探索しやすいように、あらかじめ、次亜塩素酸溶液で洗っておきます。)これで、ファイルが進む感じがあれば、イスムスと判断して、さらにレーザーで処理を行います。
それを判断するために、先の小さなファイル(先端径0.08mm)で探索します。(レーザー処理では切削片が出ませんので、EDTA処理は不要ですが、奥の方向に探索しやすいように、あらかじめ、次亜塩素酸溶液で洗っておきます。)これで、ファイルが進む感じがあれば、イスムスと判断して、さらにレーザーで処理を行います。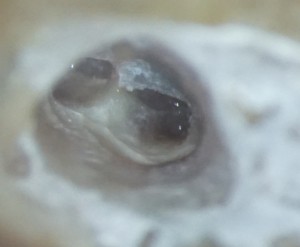 、うちの歯科顕微鏡は安物かもしれませんが、歯科用顕微鏡(マイクロ)、レーザー、CTのコンビネーションは抜群ですね。自分でも、よくここまで処置ができるようになったものだと感慨深いです。(自画自賛~~~)
、うちの歯科顕微鏡は安物かもしれませんが、歯科用顕微鏡(マイクロ)、レーザー、CTのコンビネーションは抜群ですね。自分でも、よくここまで処置ができるようになったものだと感慨深いです。(自画自賛~~~)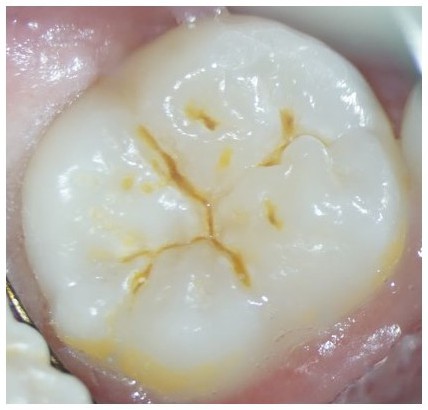
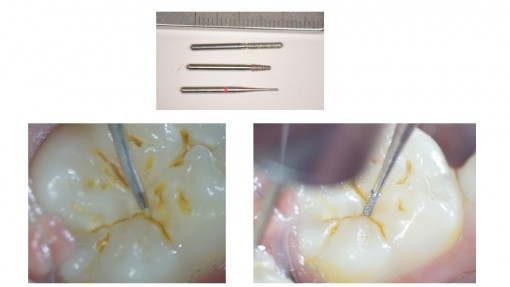
 歯面処理(酸エッチング)を行うことが前提ですので、無問題です。できるだけ、レーザーの出力をしぼり、ゆっくりと動かすのがいいようです、顕微鏡下では汚れが確実に除去でき、裂溝の深部まで観察できます。
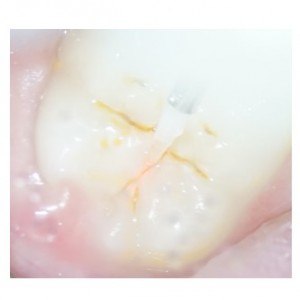
歯面処理(酸エッチング)を行うことが前提ですので、無問題です。できるだけ、レーザーの出力をしぼり、ゆっくりと動かすのがいいようです、顕微鏡下では汚れが確実に除去でき、裂溝の深部まで観察できます。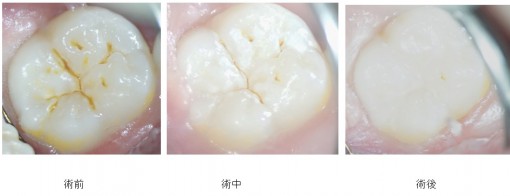



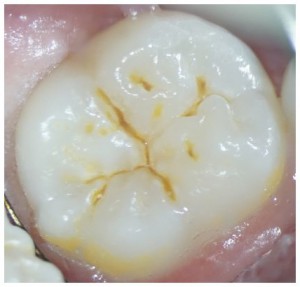
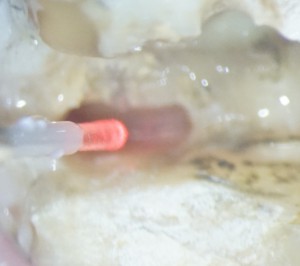 、探したい場所があります。この根管はすでに、専用の超音波スケーラーにて探索中です。超音波スケーラーでもいいのですが、短所として、切削片がでて、根管孔が詰まる。なにより、先端径が大きすぎます。赤の線で囲ったところが、超音波スケーラーで削ったところ、、青い線で囲ったところが、怪しげなところで、もう切削片が詰まりかけてます。ここに、Er:YAGレーザーを用いて、歯質の蒸散を行い、根管を明示していきます。チップの先端は、0.4mmと細く、超音波スケーラーで削った窩洞より一回りは小さいことがわかります。赤いのはガイドで実際のレーザーではありません。Er:YAGレーザーは先端から、少量の水と風が出てます。レーザーでごく表層の歯質を蒸散しますので、削りかすは次々に洗われていきます。顕微鏡で覗きながらしてみると、まさに”根管が開いてきます”。これは、レーザーを軟組織、硬組織が混在した部位に当てていくと、最初に軟組織が蒸散されます。次に、硬組織が蒸散されるのですが、接線効果のように硬組織のエッジが蒸散されると思います。ですので、根管やフィンのありそうな部位にレーザーを当てると、まさに、現れてきます。今回の症例でも、切削片を除去しつつ、綺麗に根管が現れてきました。
、探したい場所があります。この根管はすでに、専用の超音波スケーラーにて探索中です。超音波スケーラーでもいいのですが、短所として、切削片がでて、根管孔が詰まる。なにより、先端径が大きすぎます。赤の線で囲ったところが、超音波スケーラーで削ったところ、、青い線で囲ったところが、怪しげなところで、もう切削片が詰まりかけてます。ここに、Er:YAGレーザーを用いて、歯質の蒸散を行い、根管を明示していきます。チップの先端は、0.4mmと細く、超音波スケーラーで削った窩洞より一回りは小さいことがわかります。赤いのはガイドで実際のレーザーではありません。Er:YAGレーザーは先端から、少量の水と風が出てます。レーザーでごく表層の歯質を蒸散しますので、削りかすは次々に洗われていきます。顕微鏡で覗きながらしてみると、まさに”根管が開いてきます”。これは、レーザーを軟組織、硬組織が混在した部位に当てていくと、最初に軟組織が蒸散されます。次に、硬組織が蒸散されるのですが、接線効果のように硬組織のエッジが蒸散されると思います。ですので、根管やフィンのありそうな部位にレーザーを当てると、まさに、現れてきます。今回の症例でも、切削片を除去しつつ、綺麗に根管が現れてきました。